紅斑狼瘡是一種令不少人感到擔憂的自體免疫疾病,不僅影響皮膚和關節,還可能威脅到身體多個器官。儘管紅斑狼瘡目前仍無法完全根治,但了解紅斑狼瘡的原因、察覺早期症狀並及時接受適當治療,有助於控制病情、減低健康風險。Blue健康達人將深入分析紅斑狼瘡的主要症狀、發病原因以及紅斑狼瘡的治療方法,助你遠離疾病隱憂,及早守護健康。
什麼是紅斑狼瘡?
紅斑狼瘡(Systemic Lupus Erythematosus,SLE)又名紅斑性狼瘡,是一種免疫系統失調疾病。由於免疫系統產生過多不正常的自體抗體,令自身細胞成為抗體的攻擊對象,導致患者的皮膚、其他器官和各身體組織受到破壞,誘發全身性炎症。在香港,估計每10萬人中就有60人患有紅斑狼瘡,且女性患病率明顯高於男性,尤其是15歲至45歲女性 [1]。
紅斑狼瘡會傳染嗎?
紅斑狼瘡是一種自體免疫性疾病,並不是由細菌或病毒引起,因此完全不會傳染。與患者接觸、擁抱、共用餐具等,都不會傳染紅斑狼瘡,即使近距離密切接觸,例如親吻、性行為也沒有傳染風險。
罹患紅斑狼瘡的原因
紅斑狼瘡的確實發病原因目前未有定論,但醫學研究認為與免疫系統異常、遺傳基因以及外在環境有密切關係。多種因素影響下使免疫反應失衡,最終引發疾病。以下逐一解析紅斑狼瘡的可能原因:
免疫系統異常
正常情況下抗體應該對抗外來病毒,但若免疫系統失調產生大量不正常抗體攻擊自身細胞,錯誤地攻擊健康組織,會導致全身細胞受損。
遺傳因素
家族病史是可能罹患紅斑狼瘡的原因之一,遺傳機率1至3% [2],只要親屬中有紅斑狼瘡或其他自體免疫疾病,即可能罹患此病。
荷爾蒙因素
女性罹患紅斑狼瘡的機率高於男性,且多在青春期至更年期間出現。研究推測女性荷爾蒙(如雌激素)可能是誘發紅斑狼瘡的原因。
藥物引起
某些藥物的副作用會暫時性引發紅斑狼瘡,停用藥物後可能會消失。有關的藥物包括抗血壓/血脂藥物、抗抑鬱藥物、抗生素、抗癲癇藥物等,長期服用可能引發紅斑狼瘡,不過屬於少數案例。
環境因素
環境因子會損傷細胞、改變免疫細胞功能或誘發免疫系統過度反應,進而觸發或加重紅斑狼瘡。例如經常曝曬在紫外線下,感染特定病毒、生活壓力大、吸煙或服用某些藥物,都被認為是可能引發紅斑狼瘡的原因。
紅斑狼瘡症狀
紅斑狼瘡會攻擊身體多個部位,影響皮膚黏膜、關節、大腦、血管、心臟、肺臟、腎臟等器官。每位紅斑狼瘡病人受影響的器官不同,引發的症狀亦不同,並非所有症狀都會同時出現在每位紅斑狼瘡病人身上。以下是紅斑狼瘡的常見症狀:
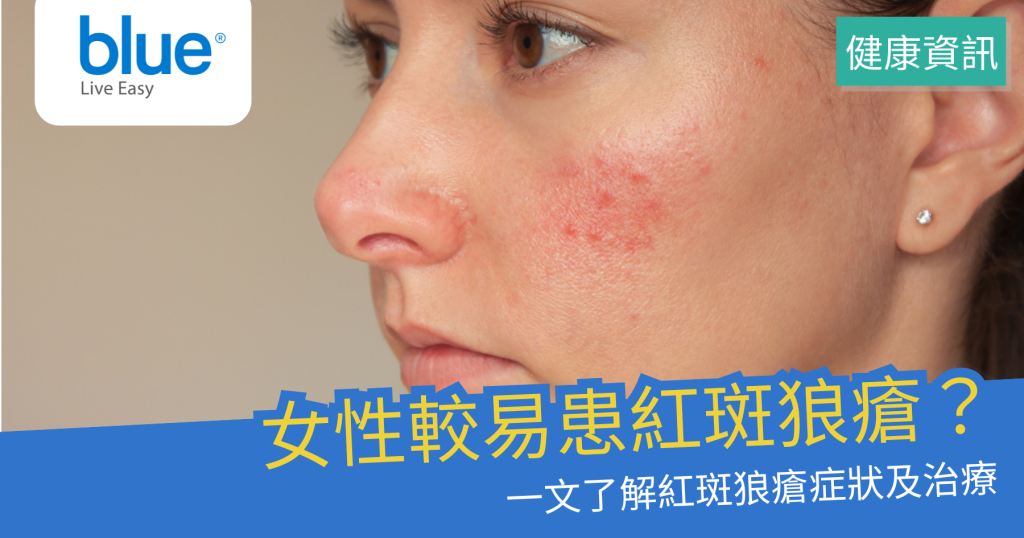
皮膚紅斑
約有45至60%的紅斑狼瘡病人,初期症狀會出現於皮膚 [3],亦有一部分紅斑狼瘡患者僅出現皮膚症狀,不影響身體其他器官。皮膚病變的表現多樣,主要分為3種類型:
| 皮膚型紅斑狼瘡類型 | 主要症狀 | 常見部位 | 補充說明 |
| 急性皮膚型紅斑狼瘡 | 皮膚出現對稱性鮮紅紅斑(蝴蝶斑),平滑且不脫屑 | 臉頰、鼻梁 | 對紫外線敏感 |
| 亞急性皮膚型紅斑狼瘡 | 紅斑分佈廣泛、形狀不規則,伴隨脫屑或形成水疱 | 肩部、上背部、手臂側面、頸部等 | 對紫外線敏感 |
| 慢性皮膚型紅斑狼瘡 | 圓形或盤狀紅斑,伴隨脫屑及疤痕形成。 | 面部、頭皮、頸部 | 頭皮受累可導致脫髮 [3] |
頭痛、發燒
發燒常為紅斑狼瘡的早期症狀之一,主要因身體處於慢性發炎狀態,免疫系統過度活躍並攻擊自身組織,誘發全身性炎症反應,令體溫升高。頭痛則可能與炎症波及神經系統或血管有關,造成持續不適。
眼乾
患者因身體長期發炎,影響分泌眼淚和唾液的腺體功能,造成分泌不足。結果造成眼睛乾澀、刺激感及視覺不適,或需要使用人工淚液等眼藥水紓緩;同時患者口腔亦常感乾燥,影響生活質素。
口腔及黏膜潰瘍
因免疫系統誤攻擊口腔和黏膜組織,引發潰瘍及局部發炎,導致黏膜破損並引起疼痛不適。潰瘍多見於硬顎、舌頭及嘴唇等處,是紅斑狼瘡活躍期的典型症狀。
關節及肌肉疼痛
超過85%紅斑狼瘡病人出現關節疼痛,常見症狀包括關節僵硬、疼痛及紅腫。受影響的關節多為手指、肩膀、膝蓋及髖關節,嚴重時會限制患者的日常活動及增加不適感。 [2]。
四肢腫脹
四肢腫脹多由紅斑狼瘡引發的炎症反應所致,可能伴隨關節或軟組織積液,造成肢體浮腫。此外,腎功能受損引致的水腫亦是常見原因,這類症狀需及早醫療評估及處理。
大量脫髮、掉髮
超過80%的紅斑狼瘡患者會有掉髮症狀,例如頭髮稀疏或局部斑塊性禿頭。此情況可能與疾病活躍期有關,或為治療藥物的副作用。部分患者的脫髮可隨病情穩定而恢復,但若形成疤痕性禿頭,則可能是永久性。
其他紅斑狼瘡常見症狀
除了上述症狀外,紅斑狼瘡患者亦可能出現其他問題。較常見的有腹痛及噁心、體重迅速減輕、呼吸急促或困難等,這些均可能與疾病影響消化系統、肺部及心臟功能有關。此外,貧血及血尿亦屬常見症狀,提示血液或腎臟受損,需盡快接受醫療評估和治療。[4]
嚴重併發症
如果紅斑狼瘡進一步影響心臟及血液系統,可能引發以下併發症:
- 心血管問題:如心包膜炎、心肌炎、動脈硬化,增加心肌梗塞及中風風險
- 腎臟病變:狼瘡腎炎,若不及時治療可能導致腎功能衰竭
- 血液異常:貧血、白血球減少、血小板減少,可能造成感染風險增加及出血傾向
- 神經系統症狀:頭痛、癲癇、認知障礙或精神症狀,嚴重時影響生活品質
- 肺部病變:肺炎、胸膜炎等,造成呼吸困難
如何診斷紅斑狼瘡
紅斑狼瘡的診斷以臨床症狀結合血液及免疫學檢查為主。常見的診斷項目包括抗核抗體(ANA),通常超過95%的紅斑狼瘡病人的抗核抗體(ANA)呈陽性,滴度為1:160以上,滴度愈高,紅斑狼瘡的可能性愈大。抗雙股DNA抗體及抗SM抗體等自體抗體檢查亦可協助判斷病人是否患有紅斑狼瘡。此外,血沉降(ESR)和C反應蛋白(CRP)則可用於判斷身體的炎症指數 [2]。
如何治療紅斑狼瘡?
紅斑狼瘡現時仍未有徹底根治的方法,只能透過檢查及早診斷,配合適當的治療以達至控制病情。紅斑狼瘡治療通常包括:
羥氯奎(Hydroxychloroquine)
多數患者血中的羥氯奎濃度不足,每日服用200至400mg劑量的羥氯奎有效紓緩關節炎和皮膚紅斑等紅斑狼瘡引起的症狀。服用期間可能出現皮膚色素沉澱、頭痛及視力模糊等副作用,但已經是所有紅斑狼瘡治療中副作用最少的藥物。
類固醇(Prednisolone)
類固醇是治療紅斑狼瘡最重要的藥物,可外用及內服,能在短期內控制全身炎症。類固醇劑量將視乎病人的嚴重程度調整,若病情嚴重或危急,醫生會使用高劑量或直接採用靜脈注射治療。常見副作用包括體重增加、高血壓、糖尿病、骨質疏鬆、情緒波動等。
非類固醇消炎藥(NSAIDs)
此類藥物主要用於紓緩關節炎、皮膚炎等輕微紅斑狼瘡症狀。常見副作用包括頭痛、腸胃不適、腎及肝功能衰退等。
免疫抑制劑
環磷酰胺(Cyclophosphamide)、硫唑嘌呤(Azathioprine)、霉酚酸酯(MMF)、他克莫司(Tarcrolimus)等藥物有助於抑制免疫系統,使不正常的抗體不再活躍,阻止組織進一步損傷和發炎。此類藥物亦會抑制正常免疫細胞,因此服用期間的感染風險可能提升,亦會造成高血壓、噁心腹瀉、女性經期失調(例如月經遲來)等副作用。
標靶治療
若傳統的紅斑狼瘡治療效果不佳或反覆發作,醫生可能考慮採用生物製劑(通過基因重組技術製造的抗體藥物)來阻止不正常抗體釋放過調節免疫系統來降低紅斑狼瘡的活躍性 [2]。
紅斑狼瘡會死嗎?SLE可以活多久?
根據研究,患上系統性紅斑狼瘡(SLE)的死亡率可較一般人高約4倍,但現代醫療已大幅改善紅斑狼瘡患者的存活率,大約85%的病人診斷後能存活10年以上,大部分可維持正常生活,影響存活率的因素包括年齡、性別、種族、環境等。一般而言,青少年和男性的存活率相對較低,亞洲人的臨床症狀亦往往較歐洲人嚴重,但紅斑狼瘡並非絕症,只要及早診斷、妥善控制病情,患者的壽命可與健康人士相若 [5]。
紅斑狼瘡治療後的生活習慣
由於紅斑狼瘡無法根治,即使病情穩定,學會與疾病共存才能遠離紅斑狼瘡帶來的影響。除了藥物控制,調整生活習慣亦有助於預防紅斑狼瘡症狀復發:
- 避免日曬:長時間在陽光下容易引發皮膚型紅斑狼瘡症狀。建議避免在陽光強烈時外出,必要時使用防曬。
- 維持運動習慣:為了紓緩關節炎疼痛和僵硬症狀,建議紅斑狼瘡病人以散步、游泳、瑜伽等輕度運動來維持身體活動度。
- 充分睡眠、避免壓力:壓力是紅斑狼瘡誘發原因之一。充足睡眠有助於降低病情復發風險。
- 加強皮膚護理:紅斑狼瘡對皮膚造成影響,因此病人應減少對皮膚的刺激,注重保濕並選用無化學成分的護膚品及化妝品。
- 注意個人衛生:服用免疫抑制藥物會降低免疫能力,需注意個人衛生,到人流多的地方佩戴口罩。
- 定期眼科檢查:多半紅斑狼瘡病人有乾眼問題,服用羥氯奎亦有極小機率影響視網膜,建議定期檢查眼睛。
Blue醫療保障支援你的長期醫療所需
及早認識紅斑狼瘡原因、察覺症狀,配合適當的治療,能有效降低紅斑狼瘡帶來的健康影響。紅斑狼瘡是一個無法根治的疾病,可能需要長期的醫療服務,Blue的WeMedi 門診保能支援你所需,涵蓋普通科和專科門診服務,大人小朋友都能憑醫療卡全年無限次以優惠費用使用指定門診服務*,讓你減輕長期覆診的醫療費用。Wecare 危疾保則提供整筆賠償,助你應對嚴重突發疾病帶來的經濟壓力。
* 每個門診醫療服務類別於每日可應診1次。折扣優惠會因應個別網絡醫生及每個門診醫療服務類別而有不同。 上述產品只計劃於香港境內出售,受條款及細則約束,詳情請參閱相關產品概要及保單條款。

聯絡Blue了解更多保險方案
Blue提供儲蓄、人壽、意外、危疾、門診醫療及藥劑等多種保險產品。如欲了解更多,歡迎直接WhatsApp +852 9559 5665查詢。
資料來源:
1. 香港風濕病基金會 – 系統性紅斑狼瘡
2. 香港紅十字會 – 系統性紅斑狼瘡
3. 樂晞會 – 紅斑狼瘡的病變(5項目)
4. Cleveland Clinic – Lupus (Systemic Lupus Erythematosus)
5. NIH – Mortality and causes of death in systemic lupus erythematosus in New Zealand: a population-based study